A polifarmácia na terceira idade frequentemente aprisiona o paciente em uma perigosa “cascata de prescrição”, onde novos fármacos são adicionados para tratar efeitos adversos dos anteriores. Este artigo reflete sobre a vulnerabilidade farmacológica do idoso, o perigo de focar apenas em metas laboratoriais e como a Medicina Endocanabinoide — por sua natureza multimodal (modulando dor, sono e humor simultaneamente) — oferece ao médico uma ferramenta ética e fisiológica para conduzir a desprescrição, reduzindo a iatrogenia e devolvendo a dignidade e a funcionalidade ao paciente.
Veja nessa postagem
A Dor Moral do Consultório: Estamos tratando a doença ou os efeitos colaterais?
Há uma cena recorrente no consultório de geriatria, clínica médica ou dor crônica: o paciente idoso chega com múltiplas prescrições, frequentemente oriundas de diferentes especialistas. Ao revisar a lista, encontramos oito, dez, por vezes mais de doze medicamentos em uso contínuo.
Hipertensão, diabetes, dislipidemia, osteoartrose, insônia, ansiedade, dor lombar, refluxo. Cada diagnóstico justifica uma intervenção. Cada intervenção, por sua vez, carrega potenciais efeitos adversos.
A questão que se impõe não é moral, mas fisiológica: até que ponto estamos tratando doenças ativas — e até que ponto estamos manejando consequências iatrogênicas?
Polifarmácia: definição e ambiguidade clínica
A polifarmácia é classicamente definida como o uso concomitante de cinco ou mais medicamentos.¹ Subclassificações incluem:
- Polifarmácia menor: 2–4 fármacos
- Polifarmácia maior: ≥5 fármacos
- Polifarmácia extensiva: ≥10 fármacos
É fundamental distinguir polifarmácia apropriada de polifarmácia inadequada.
A primeira decorre de multimorbidade real e manejo baseado em evidência. A segunda surge quando medicamentos são mantidos sem indicação atual clara, quando os riscos superam benefícios ou quando ocorre a chamada cascata de prescrição.¹
A polifarmácia está associada a um maior risco de hospitalização, quedas, delirium, fragilidade e mortalidade. A relação é parcialmente explicada por interações medicamentosas e parcialmente por redução da reserva fisiológica adaptativa.¹
A Cascata de Prescrição: A anatomia da iatrogenia progressiva.
A cascata de prescrição ocorre quando um efeito adverso é interpretado como nova entidade clínica, gerando uma nova intervenção farmacológica.
Exemplo clássico:
- AINE → lesão gástrica → inibidor de bomba de prótons → risco aumentado de hipomagnesemia, deficiência de B12 e fraturas.
Outro exemplo frequente:
- Opioide → constipação → laxante → distensão abdominal → investigação complementar.
Do ponto de vista fisiológico, esse fenômeno reflete um raciocínio linear aplicado a um organismo não linear.
Cada nova droga altera farmacocinética global, modula enzimas hepáticas (notadamente CYP3A4, CYP2C9, CYP2C19) e pode modificar a biodisponibilidade de outras substâncias. Em idosos, a redução da depuração renal e do fluxo hepático amplifica esses efeitos.
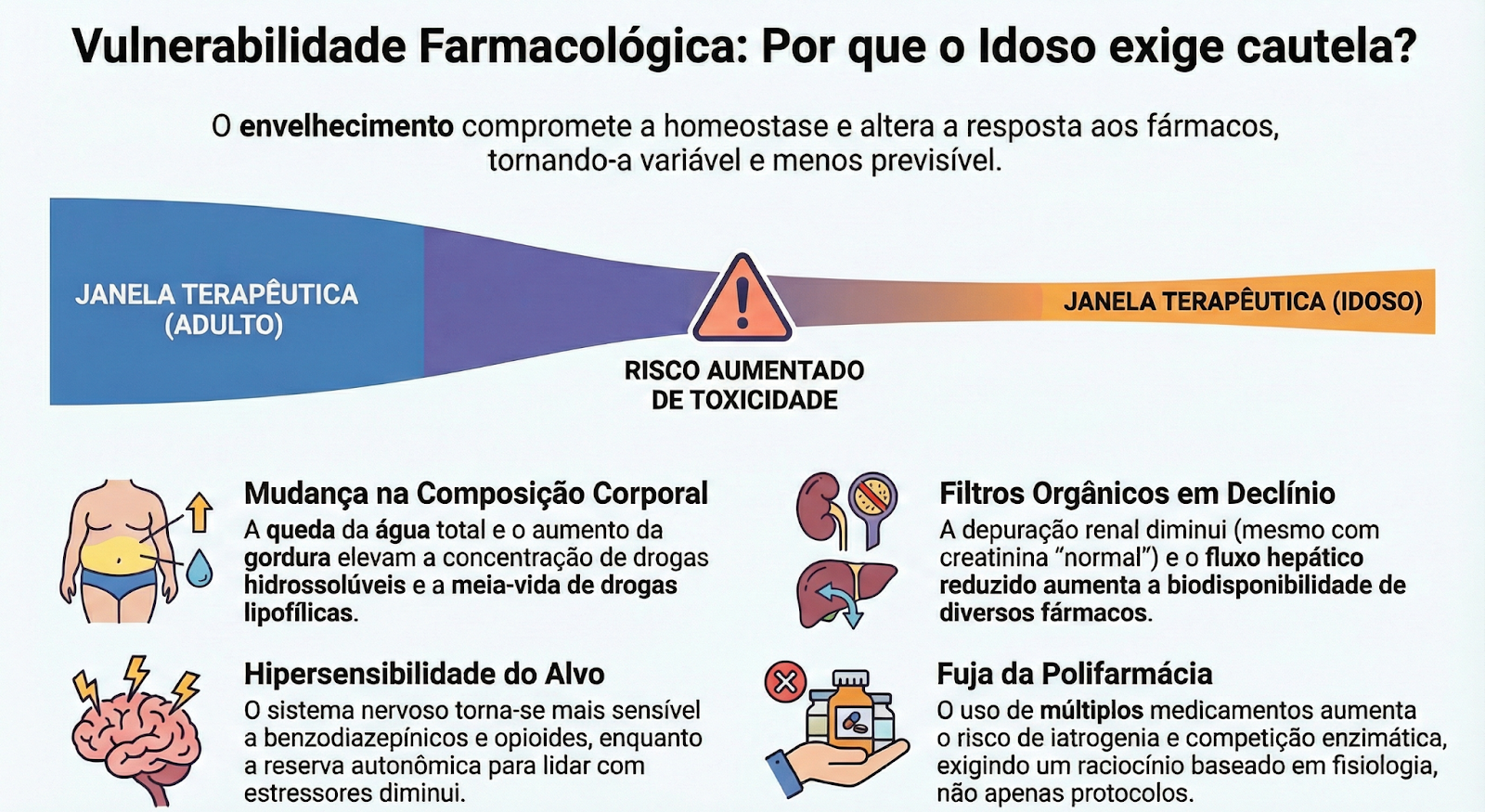
Vulnerabilidade Farmacológica: O envelhecimento e a perda da margem terapêutica.
O envelhecimento reduz a reserva funcional e compromete a capacidade de manter a homeostase diante de estressores — inclusive farmacológicos. As mudanças fisiológicas progressivas tornam a resposta aos fármacos mais variável e menos previsível.²
Principais alterações farmacocinéticas
- Diminuição da depuração renal (mesmo com creatinina “normal”) → risco de acúmulo, especialmente em drogas hidrossolúveis.
- Diminuição do volume e fluxo hepático → aumento da biodisponibilidade de fármacos com alto metabolismo de primeira passagem.
- Mudança na composição corporal (↓ água total, ↑ gordura) →
- Aumento da concentração de drogas hidrossolúveis
- Aumento meia-vida de drogas lipofílicas
- Aumento da concentração de drogas hidrossolúveis
Alterações farmacodinâmicas
- Aumento da sensibilidade aos benzodiazepínicos, opioides e anticoagulantes.
- Diminuição da resposta β-adrenérgica e menor reserva autonômica.
- Maior risco de efeitos adversos com doses habituais.
O resultado é menor margem terapêutica e maior risco de iatrogenia, especialmente em contexto de polifarmácia e competição pelo citocromo P450.²
Prescrever para pacientes idosos exige ajuste individualizado, avaliação funcional (não apenas laboratorial) e raciocínio baseado em fisiologia — não apenas em protocolo.
O Paradoxo das Diretrizes: Controle de biomarcadores vs. Autonomia do paciente.
Na prática médica moderna, é inegável o avanço proporcionado pela medicina baseada em evidências e por metas bem estabelecidas em diretrizes. Controlamos números com precisão:
- Pressão arterial dentro da faixa recomendada.
- LDL reduzido conforme estratificação de risco.
- Hemoglobina glicada atingindo a meta.
Do ponto de vista estatístico, o tratamento foi bem-sucedido.
No entanto, a clínica nem sempre confirma essa vitória laboratorial. O mesmo paciente pode relatar:
- Fadiga persistente
- Tontura ortostática
- Sonolência diurna
- Comprometimento cognitivo leve
- Quedas recorrentes
Aqui reside um ponto crítico: metas bioquímicas não são sinônimo de desfecho clínico relevante.
Quando as diretrizes são aplicadas de forma descontextualizada — sem considerar fragilidade, reserva fisiológica, polifarmácia e prioridades individuais — podemos alcançar controle numérico às custas de perda funcional. O paradoxo é claro: reduzimos risco cardiovascular teórico, mas aumentamos risco imediato de queda, delirium ou incapacidade.
A pergunta que precisa orientar a prescrição deixa de ser apenas “atingi a meta?” e passa a ser:
Qual é o impacto cumulativo deste regime farmacológico sobre a funcionalidade global, autonomia e qualidade de vida do paciente?
No idoso, especialmente, o desfecho mais relevante raramente é o número isolado — é a manutenção da independência.
Desprescrição Ativa: Como recalibrar o risco-benefício dinâmico.
Desprescrever não é “retirar medicamentos”, mas recalibrar o tratamento à luz da fisiologia, da funcionalidade e do prognóstico. Trata-se de uma intervenção clínica ativa, estruturada e orientada por risco–benefício dinâmico.
O processo envolve:
- Reconciliação medicamentosa completa
- Identificação de duplicidades terapêuticas
- Revisão de fármacos sem benefício clínico atual
- Priorização da retirada daqueles com maior risco (queda, delirium, hipotensão, sangramento)
- Monitorização de sintomas de retirada ou recrudescimento da doença
Ferramentas como os critérios de Beers e STOPP/START são úteis como triagem, mas não substituem o julgamento clínico individualizado. O benefício de uma estatina, um benzodiazepínico ou um anti-hipertensivo não é estático — ele muda conforme a fragilidade, expectativa de vida e reserva funcional.
Desprescrever, portanto, é revisar continuamente o próprio conceito de benefício.
Cannabis Medicinal: Uma estratégia compassiva para a simplificação terapêutica.
Dor crônica, insônia, ansiedade, inapetência, processos inflamatórios e transtornos neurodegenerativos frequentemente coexistem no envelhecimento. O que muitas vezes chamamos de “multimorbidade” pode refletir, em parte, a redução do tônus do Sistema Endocanabinoide (SEC), cuja atividade tende a declinar com a idade.
Sabemos que a produção de endocanabinoides e a expressão de seus receptores diminuem progressivamente ao longo da vida. Considerando que o SEC participa da modulação da dor, do ciclo sono–vigília, do apetite, da resposta ao estresse e da neuroplasticidade, sua hipoatividade pode contribuir para a sobreposição de sintomas que acabam sendo tratados com múltiplos fármacos isolados.³
É nesse ponto que a cannabis medicinal pode assumir papel estratégico na redução da polifarmácia — não como substituição indiscriminada, mas como ferramenta de simplificação terapêutica.
Base fisiológica multimodal
A modulação do SEC atua em múltiplos eixos simultaneamente:
- Transmissão nociceptiva (níveis periférico, espinhal e supraespinhal)
- Regulação do sono (interação com sistemas GABAérgico e glutamatérgico)
- Resposta ao estresse (modulação do eixo HPA)
- Processamento emocional e cognitivo
- Controle inflamatório e estresse oxidativo
Essa característica multimodal permite que, em pacientes selecionados, um único eixo terapêutico contribua para reduzir a necessidade de múltiplos sintomáticos — como opioides, hipnóticos, benzodiazepínicos e alguns adjuvantes analgésicos.
Evidências clínicas sugerem
- Efeito poupador de opioides em pacientes com dor crônica, com redução da dose diária total e, em alguns casos, melhora do controle álgico com menor carga de efeitos adversos.³
- Melhora simultânea de dor, qualidade do sono e percepção global de bem-estar, refletindo o caráter multimodal da modulação endocanabinoide.³
A dor crônica representa um dos principais vetores de polifarmácia. Em muitos casos, observa-se escalonamento progressivo de opioides diante de respostas parciais, com aumento proporcional do risco de tolerância, hiperalgesia induzida por opioide, constipação, sedação e dependência.
Para aprofundar a base neurobiológica que permite reduzir analgésicos potentes sem deixar o paciente desassistido, leia nosso Guia para o tratamento da Dor Crônica com cannabis medicinal
- Redução de sintomas comportamentais e neuropsiquiátricos em doenças neurodegenerativas, como agitação, distúrbios do sono e irritabilidade, o que pode permitir ajustes em neurolépticos ou sedativos em casos selecionados.³
- Possibilidade de desmame gradual de benzodiazepínicos em quadros de insônia e ansiedade, particularmente quando há melhora sustentada da arquitetura do sono.³
A iatrogenia associada ao uso crônico de benzodiazepínicos e hipnóticos não benzodiazepínicos é amplamente documentada, particularmente na população idosa. Sedação residual, prejuízo cognitivo, alteração da arquitetura do sono (com supressão de sono profundo e REM), risco aumentado de quedas e dependência farmacológica compõem um cenário clínico recorrente.
A modulação do Sistema Endocanabinoide, especialmente por meio do CBD, tem demonstrado potencial na reorganização fisiológica do sono, com impacto sobre latência, manutenção e qualidade subjetiva, sem induzir supressão estrutural de fases do sono da mesma forma que os hipnóticos clássicos. Esse mecanismo cria um ambiente clínico favorável para estratégias estruturadas de redução progressiva de benzodiazepínicos, sempre com monitorização criteriosa.
A iatrogenia gerada por hipnóticos é uma das maiores causas de quedas e declínio cognitivo em idosos. Compreenda em profundidade como conduzir essa substituição fisiológica em nosso post sobre Cannabis no tratamento dos Distúrbios do Sono: mecanismos, evidências e desafios terapêuticos – WeCann Academy
Diante desse cenário, a cannabis medicinal pode ser compreendida não como um “acréscimo terapêutico”, mas como uma estratégia racional de reorganização farmacológica. Ao atuar de forma multimodal sobre eixos fisiopatológicos compartilhados — dor, sono, humor, inflamação e neuroplasticidade — a modulação do Sistema Endocanabinoide permite abordar sintomas interconectados com menor fragmentação terapêutica.
Em pacientes selecionados, isso se traduz na possibilidade concreta de reduzir sobreposições sintomáticas, simplificar esquemas complexos e apoiar processos estruturados de desprescrição. Assim, mais do que tratar múltiplas doenças isoladamente, a cannabis medicinal pode integrar uma abordagem sistêmica voltada à redução da polifarmácia, à diminuição de eventos adversos e, sobretudo, à preservação da funcionalidade e da qualidade de vida no envelhecimento.
A excelência médica de saber retirar medicamentos.
Talvez o maior desafio da polifarmácia não seja quantitativo, mas epistemológico.
Fomos treinados para prescrever com base em diretrizes específicas para cada doença. Pouco fomos treinados para integrar múltiplas diretrizes em um organismo biologicamente envelhecido.
O idoso não apresenta doenças isoladas — apresenta um sistema com reserva adaptativa reduzida.
Ao final de cada consulta, talvez devêssemos perguntar:
- Este medicamento modifica o desfecho clínico relevante ou apenas mantém um número dentro da meta?
- Estou tratando a fisiopatologia atual ou compensando efeitos adversos prévios?
- A carga farmacológica está preservando a autonomia ou contribuindo para a fragilidade?
A excelência na medicina da terceira idade pode não estar em prescrever mais. Pode estar em prescrever melhor — e retirar com precisão.
Chamado à prática transformadora
Devolva a dignidade e a autonomia aos seus pacientes.
Você não está cansado da medicina. Está cansado de observar a polifarmácia corroendo a qualidade de vida daqueles que você se comprometeu em cuidar.
A Medicina Endocanabinoide não substitui o rigor científico — ela o exige. Quando bem aplicada, integra princípios de farmacologia clínica, fisiopatologia do envelhecimento e cuidado centrado na pessoa.
Aprender a utilizar essa ferramenta multimodal significa:
- Conduzir desprescrições estruturadas e seguras
- Reduzir sofrimento associado à iatrogenia
- Oferecer um envelhecimento — ou um final de vida — com maior funcionalidade e dignidade
Na Certificação Internacional em Medicina Endocanabinoide, você encontrará não apenas embasamento técnico e farmacológico aprofundado, mas também uma comunidade de médicos comprometidos com uma prática ética, baseada em ciência e centrada no paciente.
JUNTE-SE À NOSSA COMUNIDADE: CONHEÇA A CERTIFICAÇÃO WECANN
Referências
- Matos, A. S., & Tufic-Garutti, S. dos S. (2024). Abordagens para a polifarmácia e seus riscos na terceira idade. Brazilian Journal of Implantology and Health Sciences, 6(11), 1172–1183. https://doi.org/10.36557/2674-8169.2024v6n11p1172-1183
- Mangoni AA, Jackson SH. Age-related changes in pharmacokinetics and pharmacodynamics: basic principles and practical applications. Br J Clin Pharmacol. 2004 Jan;57(1):6-14. doi: 10.1046/j.1365-2125.2003.02007.x. PMID: 14678335; PMCID: PMC1884408.
- MONTAGNER,Patrícia; DE SALAS-QUIROGA, Adán. Tratado de Medicina Endocanabinoide.1. ed. WeCann Endocannabinoid Global Academy, 2023.
