A Síndrome da Boca Ardente (SBA) é uma condição crônica caracterizada por dor e sensação de queimação na mucosa oral sem uma causa aparente, afetando predominantemente mulheres na pós-menopausa. Embora sua fisiopatologia ainda não seja totalmente compreendida, acredita-se que envolva disfunções neuropáticas e alterações na modulação da dor.
Dado o impacto significativo na qualidade de vida dos pacientes e as limitações das terapias convencionais, a cannabis medicinal tem emergido como uma alternativa terapêutica, graças às suas propriedades analgésicas, anti-inflamatórias e neuromoduladoras. Neste post, exploraremos o potencial da cannabis no manejo da Síndrome da Boca Ardente, destacando seus mecanismos de ação e evidências científicas.
Síndrome da Boca Ardente
A Síndrome da Ardência Bucal (SAB) é um distúrbio neuropático crônico caracterizado por uma sensação persistente de queimação na mucosa oral sem lesões aparentes ou alterações laboratoriais específicas. Sua prevalência na população geral gira em torno de 1,73%, mas pode atingir até 8% em grupos clínicos, sendo mais frequente em mulheres na peri e pós-menopausa.¹
A dor é contínua, exacerbando-se ao longo do dia e aliviando temporariamente com a ingestão de líquidos. A língua é o local mais acometido, embora outras áreas da cavidade oral também possam ser afetadas. Além da dor, os pacientes frequentemente relatam xerostomia subjetiva, disgeusia e sensações anormais intraorais, como formigamento e hipersensibilidade, tornando o diagnóstico um desafio clínico.¹
A fisiopatologia da SAB envolve múltiplos mecanismos, incluindo disfunção do sistema nociceptivo periférico e central. Estudos sugerem que a neuropatia de pequenas fibras do nervo trigêmeo, associada à superexpressão de canais iônicos como TRPV1 e P2X3, pode contribuir para a hipersensibilidade à dor. Além disso, alterações estruturais e funcionais no sistema nervoso central vêm sendo documentadas, com destaque para a ressonância magnética funcional, que revela modificações na conectividade entre o córtex pré-frontal, o tálamo e o giro cingulado anterior, indicando sensibilização central.¹
Recentemente, observou-se que pacientes com SAB apresentam hiperintensidade na substância branca em regiões frontais e temporais, sugerindo um possível vínculo com doenças neurodegenerativas. Esse achado levanta a hipótese de que a síndrome possa estar relacionada a processos de envelhecimento cerebral acelerado, com impacto no desempenho cognitivo.²
Outra característica relevante da SAB é sua alta associação com transtornos psiquiátricos. A ansiedade e a depressão estão entre as comorbidades mais prevalentes, podendo influenciar a percepção da dor e agravar o quadro clínico. Além disso, muitos pacientes relatam dificuldades cognitivas, como lapsos de memória, dificuldade de concentração e sensação de confusão mental, o que reforça a necessidade de uma abordagem multidisciplinar no manejo da doença.¹
O diagnóstico da SAB é clínico e de exclusão, baseando-se na história detalhada do paciente e na ausência de achados laboratoriais ou lesões orais detectáveis ao exame físico. Exames complementares podem ser solicitados para descartar outras causas de dor orofacial, como deficiências nutricionais, doenças autoimunes e disfunções hormonais.¹
O tratamento da SAB ainda é desafiador, pois não há um protocolo terapêutico universalmente aceito. A abordagem inclui o uso de medicamentos moduladores da dor neuropática, como clonazepam (oral ou tópico), gabapentinoides e antidepressivos tricíclicos ou inibidores da recaptação de serotonina e noradrenalina.¹
Diante da complexidade da Síndrome da Ardência Bucal e de sua natureza neuropática, novas abordagens terapêuticas vêm sendo investigadas, incluindo o uso da cannabis medicinal como moduladora da dor crônica. O sistema endocanabinoide desempenha um papel fundamental na regulação da nocicepção, e estudos científicos sugerem que fitocanabinoides como o CBD e o THC podem atuar na modulação dos receptores CB1 e CB2, reduzindo a sensibilização central e periférica associada à SAB.
Além disso, o canabidiol, devido às suas propriedades ansiolíticas, analgésicas e neuroprotetoras, pode beneficiar pacientes com comorbidades psiquiátricas e distúrbios do sono, frequentemente associadas à Síndrome da Ardência Bucal. Embora os ensaios clínicos ainda sejam limitados, evidências emergentes sugerem que a modulação do sistema endocanabinoide pode representar uma alternativa promissora, especialmente em casos refratários às abordagens terapêuticas convencionais. Com o avanço das pesquisas, a compreensão dos mecanismos neurofisiológicos subjacentes tem se aprofundado, abrindo caminho para o desenvolvimento de estratégias terapêuticas mais eficazes e personalizadas, ampliando as opções para o manejo dessa condição complexa.
Sistema Endocanabinoide e SAB
Recentemente, a pesquisa científica tem ampliado o entendimento sobre o papel dos canabinoides em diferentes condições patológicas, incluindo as síndromes orais, como a SAB. Esta condição não apresenta lesões evidentes, mas causa significativo desconforto nos pacientes. Estudos têm sugerido que a SAB pode estar associada a uma disfunção do sistema endocanabinoide (SEC), o que pode ser refletido na modulação da dor orofacial.
O sistema endocanabinoide é fundamental para a manutenção da homeostase no organismo, estando presente em diversas partes do corpo humano, incluindo o cérebro, tecidos conjuntivos, glândulas e no sistema imunológico. Sua principal função é a modulação de processos fisiológicos essenciais, como termorregulação, dor, inflamação, controle muscular, metabolismo, sono, humor e memória.³
Este sistema é mediado pelos endocanabinoides, como a anandamida (AEA) e o 2-araquidonoilglicerol (2-AG), que atuam sobre dois principais receptores canabinoides: CB1 e CB2. Os receptores CB1 estão amplamente expressos no sistema nervoso central, particularmente em neurônios pré-sinápticos, medula espinal e gânglios da raiz dorsal, enquanto os receptores CB2 predominam no sistema imunológico, especialmente em células como macrófagos e microglia.³
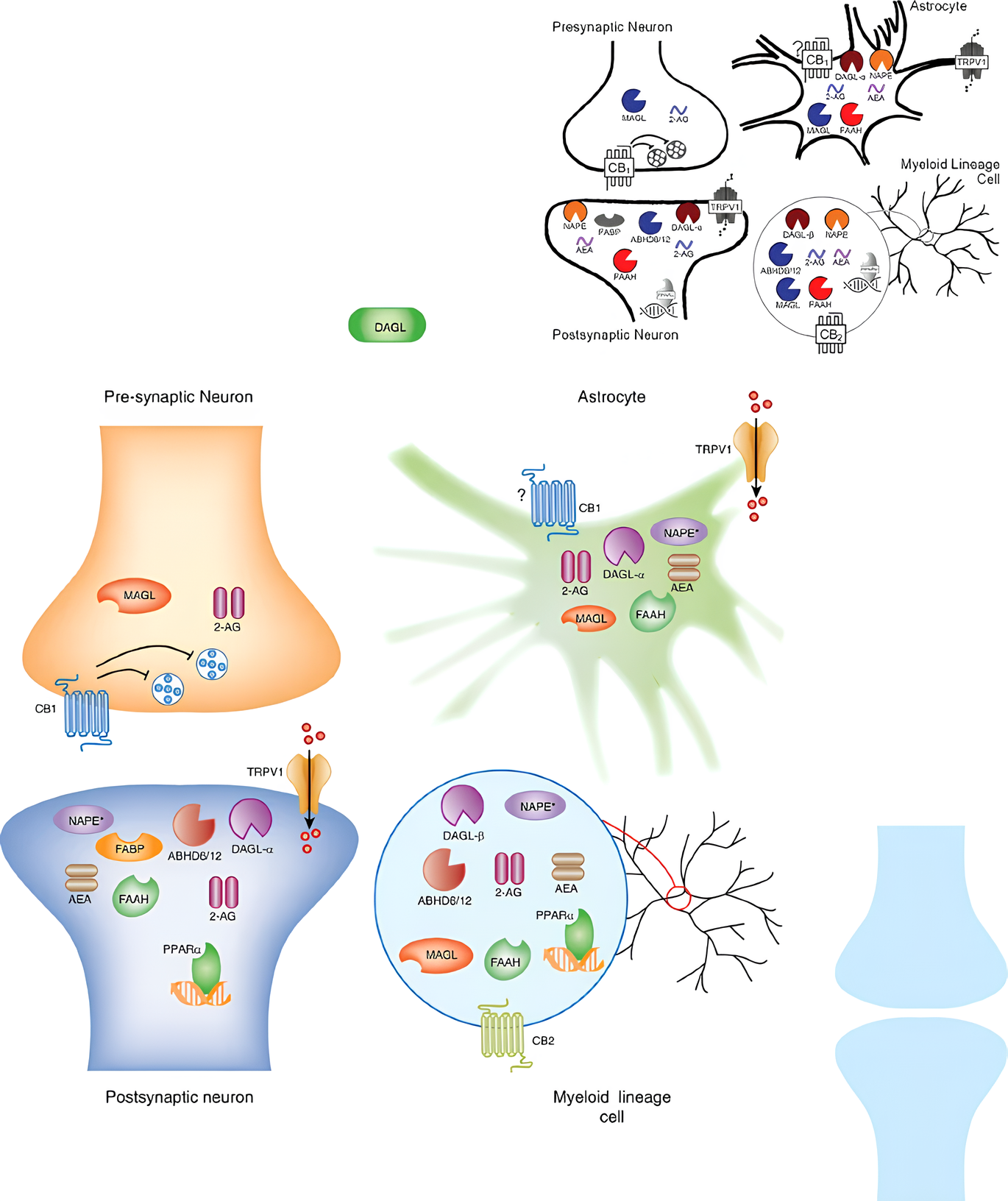
A interação entre os endocanabinoides e seus receptores ocorre em resposta a mudanças nos níveis de cálcio intracelular. A produção de AEA e 2-AG é mediada por enzimas específicas como a NAPE-PLD e DAGL, respectivamente, enquanto sua degradação é regulada pela FAAH e MAGL. Além disso, a AEA também exerce efeitos importantes ao se ligar a receptores TRPV1, envolvidos na modulação da dor e inflamação.³
Além disso, é importante destacar que os efeitos terapêuticos dos canabinoides, como o CBD, não se limitam à sua interação direta com os receptores CB1 e CB2, mas também ao seu papel na modulação da degradação dos endocanabinoides endógenos. O CBD, por exemplo, inibe a atividade da enzima FAAH, resultando no aumento dos níveis de AEA, o que pode contribuir para os efeitos analgésicos e ansiolíticos observados. A modulação dos canais TRPV1 e dos receptores de serotonina 5-HT1A também parece ser relevante para a ação do CBD na dor orofacial e em distúrbios relacionados.4
O SEC desempenha um papel essencial na regulação de diversos processos fisiológicos e patológicos, incluindo a modulação da dor orofacial em condições como a SAB. O uso de canabinoides, especialmente o CBD e o THC, oferece uma promessa terapêutica crescente para o manejo dessa condição. O entendimento detalhado dos mecanismos moleculares subjacentes à interação dos canabinoides com o SEC é fundamental para o desenvolvimento de tratamentos mais eficazes e personalizados, direcionados a pacientes que sofrem de síndromes orais e outras condições associadas a distúrbios na regulação da dor e inflamação.
Para saber sobre o Sistema Endocanabinoide acesse: Sistema Endocanabinoide: O que é? Por que estudar? – WeCann Academy
Evidências Científicas
Embora os estudos clínicos sobre o uso da cannabis no tratamento da síndrome da boca ardente ainda sejam limitados, evidências preliminares sugerem que os fitocanabinoides, especialmente o tetraidrocanabinol e o canabidiol, podem ser eficazes no controle dos sintomas dessa condição. Em um ensaio piloto conduzido por Gambino et al. (2021), 17 pacientes com SAB primária foram tratados por 24 semanas com um extrato de óleo de cannabis de amplo espectro, contendo proporções de THC (6,3%) e CBD (8%). O tratamento foi administrado por via oral, seguindo um protocolo de titulação progressiva para ajuste individualizado da dose.5
Os resultados do estudo indicaram uma melhora significativa e progressiva nos sintomas primários da SAB, particularmente na sensação de queimação oral, que frequentemente impacta a qualidade de vida dos pacientes. Além do efeito analgésico, os pesquisadores observaram que a maioria dos participantes apresentou melhora nos níveis de ansiedade e depressão, sintomas frequentemente associados à SAB, sugerindo que os canabinoides podem exercer um papel modulador não apenas na dor neuropática, mas também nos aspectos emocionais concomitantes à síndrome.5
Além da eficácia clínica, o estudo também avaliou a segurança e tolerabilidade do tratamento, constatando que o óleo de cannabis foi bem aceito pelos pacientes, sem relatos de eventos adversos graves. Os efeitos colaterais observados foram leves e transitórios, como boca seca e leve sedação, compatíveis com os perfis farmacológicos do THC e do CBD.5
Além desse estudo específico para SAB, um estudo prospectivo conduzido por Bar-Lev Schleider et al. (2022) com mais de 10.000 pacientes reforça o potencial da cannabis medicinal como uma estratégia eficaz no manejo de diversos quadros dor crônica, incluindo dor neuropática, um componente central da síndrome da boca ardente. Após seis meses de tratamento, 74,7% dos 4.166 pacientes avaliados relataram uma redução significativa na intensidade da dor, sendo que 64,3% experimentaram uma diminuição de pelo menos 30%, enquanto 47,2% relataram uma melhora superior a 50%. 6
Além do alívio da dor, o tratamento com cannabis também demonstrou efeitos positivos em outros sintomas, como redução da inquietação (89,5%), melhora na qualidade do sono (89,1%) e alívio de náuseas (88,9%). Esses dados sugerem que os canabinoides podem atuar não apenas no controle da dor neuropática, mas também na melhora de sintomas emocionais e fisiológicos que frequentemente agravam o quadro clínico da SAB, evidenciando a cannabis medicinal como uma alternativa terapêutica promissora para essa condição.6
Conclusão
Diante da complexidade da Síndrome da Boca Ardente e das limitações das abordagens terapêuticas convencionais, a cannabis medicinal emerge como uma alternativa, especialmente devido às suas propriedades analgésicas, anti-inflamatórias e neuromoduladoras. Evidências científicas sugerem que os fitocanabinoides podem modular os receptores do SEC, reduzindo a sensibilização central e periférica associada à dor neuropática e contribuindo para o manejo da SBA. Embora sejam necessárias mais pesquisas para elucidar plenamente os mecanismos de ação envolvidos, estudos emergentes indicam que essa abordagem pode beneficiar pacientes refratários aos tratamentos convencionais.
Com o avanço das investigações científicas, espera-se que o uso da cannabis medicinal na SBA seja melhor compreendido e gradualmente incorporado à prática clínica de forma segura e eficaz. A integração dessa estratégia terapêutica com medidas preventivas e tratamentos convencionais pode otimizar o manejo da síndrome e proporcionar melhores desfechos para os pacientes.
Nesse contexto, a WeCann Academy se destaca como uma aliada indispensável dos profissionais de saúde, fornecendo suporte na adoção de abordagens clínicas baseadas em ciência. Por meio de recursos técnicos, como o Tratado de Medicina Endocanabinoide, a instituição capacita dentistas, médicos e médicos veterinários a explorar o potencial terapêutico dos canabinoides no tratamento de diversas condições clínicas. Essa abordagem promove uma compreensão aprofundada das aplicações seguras e eficazes da cannabis medicinal, permitindo que os profissionais de saúde integrem essas terapêuticas de forma ética, responsável e alinhada às mais recentes evidências científicas.
Referências
- Adamo, Daniela e Gianrico Spagnuolo. “Síndrome da Boca Ardente: Uma Visão Geral e Perspectivas Futuras.” Revista internacional de pesquisa ambiental e saúde pública vol. 20,1 682. 30 de dezembro de 2022, doi:10.3390/ijerph20010682
- Adamo D, Canfora F, Calabria E, Coppola N, Leuci S, Pecoraro G, Cuocolo R, Ugga L, D’Aniello L, Aria M, Mignogna MD. White matter hyperintensities in Burning Mouth Syndrome assessed according to the Age-Related White Matter Changes scale. Front Aging Neurosci. 2022 Sep 1;14:923720. doi: 10.3389/fnagi.2022.923720. PMID: 36118686; PMCID: PMC9475000.
- MONTAGNER, Patrícia; DE SALAS-QUIROGA, Adán. Tratado de Medicina Endocanabinoide.1. ed. WeCann Endocannabinoid Global Academy, 2023.
- Tanganeli JPC, Haddad DS, Rode S de M, Tambeli CH, Grossmann E. The endocannabinoid system and orofacial pains: updates and perspectives. BrJP [Internet]. 2023;6:131–8. Available from: https://doi.org/10.5935/2595-0118.20230053-en
- Gambino A, Cabras M, Panagiotakos E, Calvo F, Macciotta A, Cafaro A, Suria M, Haddad GE, Broccoletti R, Arduino PG. Evaluating the Suitability and Potential Efficiency of Cannabis sativa Oil for Patients with Primary Burning Mouth Syndrome: A Prospective, Open-Label, Single-Arm Pilot Study. Pain Med. 2021 Feb 4;22(1):142-151. doi: 10.1093/pm/pnaa318. PMID: 33123730.
- Bar-Ley Schleider, L., Mechoulam, R., Sikorin, I., Naftali, T. & Novack, V. Adherence, Safety, and Effectiveness of Medical Cannabis and Epidemiological Characteristics of the Paticnt Population: A Prospective Study. Front. Med. 9, 827849 (2022).
- Donvito, G., Nass, S., Wilkerson, J. et al. The Endogenous Cannabinoid System: A Budding Source of Targets for Treating Inflammatory and Neuropathic Pain. Neuropsychopharmacol. 43, 52–79 (2018). https://doi.org/10.1038/npp.2017.204




