por Uwe Blesching em 17 de Abril de 2021
Vou começar este artigo expondo alguns números para contextualizar: estima-se que cerca de um terço de toda a população dos EUA sofra de dor crônica. Trata-se de um número impressionante de mais de 100 milhões de pessoas1.
Talvez, assim, não seja surpreendente saber que as farmácias dos EUA preencham receitas médicas suficientes para disponibilizar aos pacientes mais que o seu próprio suprimento diário de opiáceos2!
O Centro de Controle e Prevenção de Doenças dos EUA ou CDC (do inglês, Centers for Disease Control and Prevention) relata que, em 2019, mais de 70 mil pessoas morreram de overdose de medicamentos, e a grande maioria dessas mortes deveu-se a overdose por opioides (ver Gráfico 1 abaixo)3. Para fornecer ao leitor uma comparação: em toda a Guerra do Vietnã, 58.220 soldados americanos perderam a vida4.
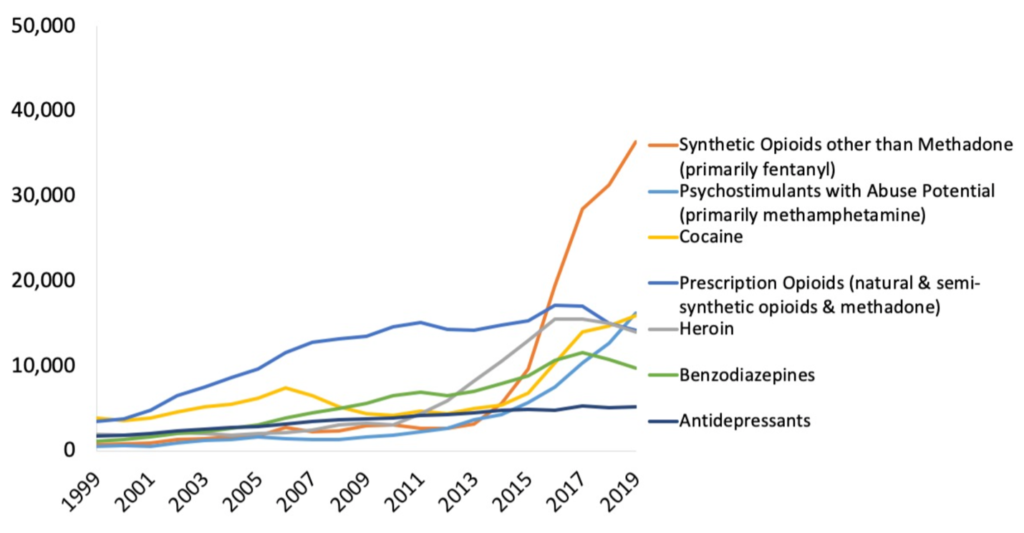
São tantas mortes e, mesmo assim, em muitos estados americanos esses números estão simplesmente aumentando. Mas, não em todos: os estados com acesso legal à cannabis registaram uma queda de até 25% das mortes relacionadas ao abuso de drogas5.
Se aplicássemos esta tendência em nível nacional, isso significaria que cerca de 17.500 pessoas poderiam ser salvas por uma única planta.
Cannabis como alternativa para tratar dor crônica
Parece-me que somos um país com muitas pessoas em sofrimento. É um tipo de dor teimosa que persiste e resiste às opções de tratamento convencionais.
Parece que a abordagem atual, que se baseia fortemente em opioides, não tem funcionado muito bem. As terapias canabinoides ou combinadas podem oferecer alternativas reais e não apenas de uma perspectiva de redução de danos.
A necessidade de terapias alternativas para alívio da dor é enorme e, até à presente data, foram publicados quinze ensaios clínicos examinando os efeitos da terapêutica baseada em canabinoides no tratamento da dor crônica, de acordo com a plataforma online CannaKeys 3606.
No entanto, os funcionários de saúde pública dos EUA encarregados do desenvolvimento de políticas públicas que abordem esta verdadeira tragédia norte-americana citam a falta de orientação prática e clínica baseada em ensaios clínicos duplo-cego e controlados por placebo, como razão para não avançar com a implementação da tão necessária inovação e mudança utilizando terapêutica à base de canabinoides.
Em vez de esperar para corrigir esta lacuna entre a necessidade e o desenvolvimento de conhecimentos clínicos críticos, em novembro de 2020, uma equipe multidisciplinar de 28 instituições acadêmicas sediadas no Canadá e nos EUA – incluindo peritos no estudo de derivados canabinoides como Dr. Dustin Sulak, Dr. Robert Sealey, Dr. Ziva D. Cooper e Dr. Sana-Ara Ahmed (para uma lista completa ver notas finais) – publicaram uma solução para este problema no periódico The Journal of Clinical Practice com artigo intitulado “Consensus-Based Recommendations for Titrating Cannabinoids and Tapering Opioids for Chronic Pain Control“. Nele, relatam os resultados de uma nova abordagem utilizando a técnica Delphi modificada para introduzir e titular canabinoides, enquanto se desmama analgésicos baseados em opioides em pacientes com dor crônica 7.
Método Delphi: nesse contexto, o processo de Delphi utilizou um painel de peritos (ou seja, Farmacologistas, Toxicólogos, Anestesistas, Especialistas em Dor, Especialistas em Medicina endocanabinoide, Especialistas em Reabilitação, Investigadores de Toxicodependência e Médicos de Tratamento, Neurologistas, Oncologistas, Psiquiatras, e Psicólogos) num processo interativo e estruturado, que avaliou e discerniu sistematicamente as recomendações de tratamento baseadas no consenso.
Para chegar a um algoritmo de tratamento prático, esses especialistas aplicaram o método Delphi para responder a 4 questões básicas e clinicamente relevantes:
1. Quais pacientes com dor crônica usuários de opioides são possíveis candidatos e quais devem ser contraindicados à terapêutica baseada em canabinoides?
2. Que tipos de constituintes da cannabis devem ser utilizados; quando devem ser administrados (hora do dia); em quais dosagens; e progressões de dosagens?
3. Quando deve começar o processo de desmame de opioides, após a introdução dos derivados canabinoides?
4. E, por último, qual seria a melhor forma de monitorizar o progresso do paciente no que diz respeito à obtenção de analgesia eficaz, reduzindo ao mesmo tempo, qualquer potencial de efeitos adversos?
O algoritmo de tratamento resultante foi expresso em cinco fases distintas (para mais detalhes sobre cada fase, ver o texto abaixo Gráfico 2).
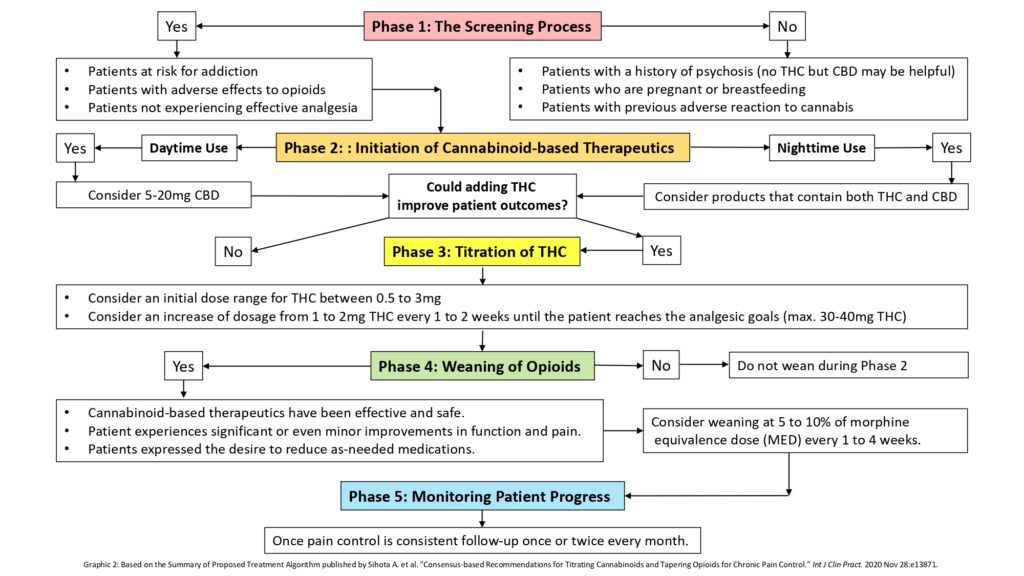
Fase 1: O processo de rastreio (critérios de inclusão e exclusão de pacientes com dor crônica em uso de opioides)
Eventuais critérios de inclusão:
- Pacientes em risco de dependência
- Pacientes com reações adversas ao uso de opioides
- Pacientes que não experimentam analgesia eficaz (apesar das tentativas máximas de intervenções adjuvantes, ou seja, abordagens psicológicas, fisioterápicas e/ou outras opções farmacológicas baseadas em evidências científicas)
Populações de pacientes consideradas contra-indicadas:
- Pacientes com história de psicose
- Pacientes grávidas ou a lactantes
- Pacientes com histórico de efeitos adversos à cannabis
Outras considerações:
Não foi recomendada nenhuma restrição de idade para THC ou CBD, mas o uso de THC para crianças deve ser cuidadosamente considerado devido ao sistema nervoso ainda estar em desenvolvimento (até aos 25 anos de idade) e ao impacto potencial do THC sobre o mesmo. Contudo, o consenso foi que se um paciente pediátrico já está em tratamento com opioides, a introdução de canabinoides, não deveria ser uma contraindicação.
Com base em observações clínicas de outras populações de indivíduos, uma dose elevada de CDB foi considerada segura para as crianças.
Fase 2: Iniciação de terapêutica à base de canabinoides
O método preferido de administração foi a oral e a utilização de extratos oleosos (incluindo tinturas sublingual) ou cápsulas, que idealmente seriam compostas por derivados vegetais padronizados. Excepcionalmente, em casos de dor aguda, recomenda-se a utilização de flor da cannabis vaporizada utilizando um dispositivo medicamente aprovado.
Uso diurno: Considerar 5-20mg CBD/dia.
Uso noturno: Considerar produtos que contenham tanto THC quanto CBD.
A adição de THC poderia melhorar os resultados dos pacientes?
Fase 3: Titulação de THC
Considerar uma dose diária inicial para THC entre 0,5 e 3mg.
Considerar um aumento diário da dose de 1 a 2mg de THC a cada 1 a 2 semanas até o paciente atingir os objetivos analgésicos (máx. 30-40mg THC/dia).
Além disso, a titulação adicional de canabinoides deve ser interrompida nas seguintes situações:
- Os aumentos na dose não melhoram a experiência de dor;
- Ocorrência de sintomas de abstinência no processo de retirada dos opioides (desmame ainda mais lentamente ou interrompa o desmame dos opioides);
- Ocorrência de efeitos adversos associados à cannabis;
- Utilização concomitante de outras substâncias recreativas;
- Desenvolvimento de sintomas psicóticos.
Observações:
- Em caso de efeitos adversos dos canabinoides, pode-se optar por reduzir a dose.
- Pode-se acelerar o aumento da THC, se a necessidade do paciente o exigir.
- Devem-se considerar as potenciais diferenças de efeitos com base na idade, sexo e comorbidade dos pacientes. Por exemplo, as mulheres podem ser mais sensíveis aos efeitos do THC do que os homens.
Fase 4: Desmame dos Opioides
O desmame dos opioides é uma opção?
Seguem possíveis critérios para o desmame dos opioides:
- A terapêutica baseada em canabinoides tem sido eficaz e segura
- O paciente experimenta melhorias significativas ou mesmo ligeiras na dor e status funcional
- O paciente expressou o desejo de reduzir os medicamentos em uso
Considere o desmame de 5 a 10% da dose de equivalência de morfina (MED) a cada 1 a 4 semanas.
Outras considerações:
- Tem sido recomendado não desmamar opioides durante a fase de iniciação dos derivados canabinoides.
- Além disso, tem sido recomendado não reduzir os opioides com base nas doses de canabinoides, mas com base na melhoria da dor e da função.
- A titulação específica deve ser guiada por apresentações individuais do paciente e num processo de tomada de decisão em colaboração com o paciente.
- Alguns pacientes podem beneficiar de uma abordagem mais rápida de desmame.
Fase 5: Monitorização do progresso do paciente
Uma vez que o controle da dor seja consistente, acompanhar o paciente uma ou duas vezes por mês.
Se o controle da dor for consistentemente alcançado, acompanhar de 3 em 3 meses os sinais clínicos de tratamento bem sucedido definidos pelos autores do ensaio como:
- Melhorias na qualidade de vida
- Melhorias em funções específicas
- Redução igual ou superior a 30% na intensidade da dor crônica
- Redução igual ou superior a 25% na dose diária de opioides
- Redução da dose de opioides para menos de 90mg MED
- Redução dos efeitos adversos associados aos opioides
Os autores também ressaltam que estas recomendações baseadas no consenso devem ter um papel secundário à lógica e à avaliação clínica de cada médico assistente e às preferências e experiências individuais de cada paciente.
Referências
1. Johannes CB, Le TK, Zhou X, Johnston JA, Dworkin RH. “The Prevalence of Chronic Pain in United States Adults: Results of an Internet-Based Survey,” Journal of Pain 11 (2010), 1230–39.
2. Levy B, Paulozzi L, Mack KA, Jones CM. “Trends in Opioid Analgesic-Prescribing Rates by Specialty, U.S., 2007–2012,” American Journal of Preventive Medicine 49:3 (September 2015), 409–13.
3. National Institutes of Health. National Institute on Drug Abuse. Overdose Death Rates. Retrieved March 27, 2021. https://www.drugabuse.gov/drug-topics/trends-statistics/overdose-death-rates
4. National Archives. Military Records. Vietnam War U.S. Military Fatal Casualty Statistics. Retrieved March 27, 2021. https://www.archives.gov/research/military/vietnam-war/casualty-statistics
5. Bachhuber MA, Saloner B, Cunningham CO, Barry CL. “Medical Cannabis Laws and Opioid Analgesic Overdose Mortality in the United States, 1999-2010” [published correction appears in JAMA Intern Med. 2014 Nov;174(11):1875]. JAMA Intern Med. 2014;174(10):1668-1673.
Lopez, Cesar D. BS; Boddapati, Venkat MD; Jobin, Charles M. MD; Hickernell, Thomas R. MD. “State Medical Cannabis Laws Associated with Reduction in Opioid Prescriptions by Orthopaedic Surgeons in Medicare Part D Cohort,” Journal of the American Academy of Orthopaedic Surgeons: February 15, 2021-Volume 29-Issue 4-p e188-e197.
6. CannaKeys.com. Chronic Pain. Retrieved March 27, 2021.
7. Sihota A, Smith BK, Ahmed SA, Bell A, Blain A, Clarke H, Cooper ZD, Cyr C, Daeninck P, Deshpande A, Ethans K, Flusk D, Le Foll B, Milloy MJ, Moulin DE, Naidoo V, Ong M, Perez J, Rod K, Sealey R, Sulak D, Walsh Z, O’Connell C. “Consensus-based Recommendations for Titrating Cannabinoids and Tapering Opioids for Chronic Pain Control.” Int J Clin Pract. 2020 Nov 28:e13871.
Lista das instituições acadêmicas que participaram do estudo citado:
- Faculdade de Ciências Farmacêuticas, Universidade de British Columbia, Vancouver, BC, Canadá.
- Divisão Médica, CTC Communications, Mississauga, ON, Canadá.
- Diretor Médico, Anesthesiology and Interventional Chronic Pain, Ahmed Institute for Pain and Cannabinoid Research, Calgary, AB, Canadá.
- Departamento de Medicina Familiar e Comunitária, Universidade de Toronto, Toronto, ON, Canadá.
- Departamento de Anestesia, Clínica da Dor Michael G DeGroote, Hamilton Health Sciences, Universidade McMaster, Hamilton, ON, Canadá.
- Departamento de Anestesia e Medicina da Dor, Hospital Geral de Toronto, University Health Network, Universidade de Toronto, Toronto, ON, Canadá.
- Departamento de Psiquiatria e Ciências Biomédicas, UCLA Cannabis Research Initiative, Jane and Terry Semel Institute for Neuroscience and Human Behavior, Universidade da Califórnia, Los Angeles, CA, EUA.
- Departamento de Medicina Familiar, Universidade McGill, Montreal, QC, Canadá.
- Max Rady College of Medicine, Faculdade de Ciências da Saúde de Rady, Universidade de Manitoba, e Cancer Care Manitoba, Winnipeg, MB, Canadá.
- Programa Integral Interdisciplinar da Dor, Divisão de Medicina Física, Instituto de Reabilitação de Toronto, Toronto, ON, Canadá.
- Departamento de Medicina, Secção de Medicina Física e Reabilitação, Universidade de Manitoba, Winnipeg, MB, Canadá.
- Faculdade de Medicina, Memorial University of Newfoundland, St John’s NL, Canadá.
- Translational Addiction Research Laboratory, Centre for Addiction and Mental Health, Toronto, ON, Canadá.
- Clínica de Investigação e Tratamento do Álcool, Programa de Cuidados Agudos, Centro para a Viciação e Saúde Mental, Toronto, ON, Canadá.
- Campbell Family Mental Health Research Institute, Centro para a Toxicodependência e Saúde Mental, Toronto, ON, Canadá.
- Departamento de Farmacologia e Toxicologia, Universidade de Toronto, Toronto, ON, Canadá.
- Departamento de Psiquiatria, Universidade de Toronto, Toronto, ON, Canadá.
- Instituto de Ciências Médicas, Universidade de Toronto, Toronto, ON, Canadá.
- British Columbia Centre on Substance Use, Vancouver, BC, Canadá.
- Departamento de Medicina, Universidade de British Columbia, Vancouver, BC, Canadá.
- Departamentos de Ciências Neurológicas Clínicas e Oncologia, Cátedra Earl Russell em Medicina da Dor, Universidade Ocidental, Londres, ON, Canadá.
- Clínico Geral, Lloydminster, AB, Canadá.
- Departamento de Anestesia, Universidade McGill, Montreal, QC, Canadá.
- FCFP Director da Clínica Politécnica de Toronto, Professor da Universidade DFCM de Toronto, Toronto, ON, Canadá.
- Especialista em Medicina Canabinoide, Victoria, BC, Canadá.
- Integr8 Health, Falmouth, ME, EUA.
- Departamento de Psicologia, Universidade de British Columbia, Vancouver, BC, Canadá.
- Departamento de Medicina Física e Reabilitação, Stan Cassidy Centre for Rehabilitation, Fredericton, NB, Canadá.




