Veja nessa postagem
Identificação
Paciente do sexo feminino, 33 anos. Queixa Principal: “Perda da vontade de viver”.
Apresentação do Caso Clínico
A paciente, uma mulher de 33 anos com histórico ocupacional como policial militar, foi admitida para acompanhamento em cuidados paliativos após o diagnóstico de osteocondroma agressivo que acometia a pelve esquerda. Em 2023, foi submetida a uma hemipelvectomia interna, um procedimento cirúrgico radical que resultou na remoção de grande parte dos ossos do quadril esquerdo. O pós-operatório imediato e o curso da reabilitação foram marcados por limitações funcionais significativas, como dificuldade de deambulação e de se manter em sedestação prolongada.
Apesar da terapia adjuvante com quimioterapia, a doença recidivou localmente e evoluiu com metástases em outros órgãos em meados de 2023. Diante da progressão da doença e da ausência de opções de tratamento curativo, a paciente foi encaminhada e aceita para acompanhamento exclusivo em cuidados paliativos.
O quadro clínico oncológico era agravado por um complexo cenário psicossocial. A paciente morava com a mãe e, desde o início da doença, apresentou um grande isolamento social, perdendo vínculos com amigos e familiares, e mantendo apenas a mãe, a avó e o cachorro como laços afetivos significativos. Ela relatou uma intensa frustração por ter buscado diversos tratamentos alternativos (práticas integrativas, fitoterapia, quiropraxia) sem sucesso em impedir a progressão da doença.
Com a deterioração de seu quadro de saúde, ela perdeu a fé que mantinha em uma igreja evangélica que frequentava, afirmando se sentir “abandonada por Deus”. Ela falava abertamente sobre a morte e manifestava o sentimento de ter seu corpo “perdido” para a doença.
Clinicamente, a paciente apresentava um diagnóstico de Depressão Maior com Ideação Suicida, além de uma dor crônica de difícil manejo e profunda angústia existencial. Sua história psicofarmacológica incluía o uso prévio de Venlafaxina, Morfina, Amitriptilina e Gabapentina, evidenciando a refratariedade de seus sintomas a abordagens terapêuticas convencionais.
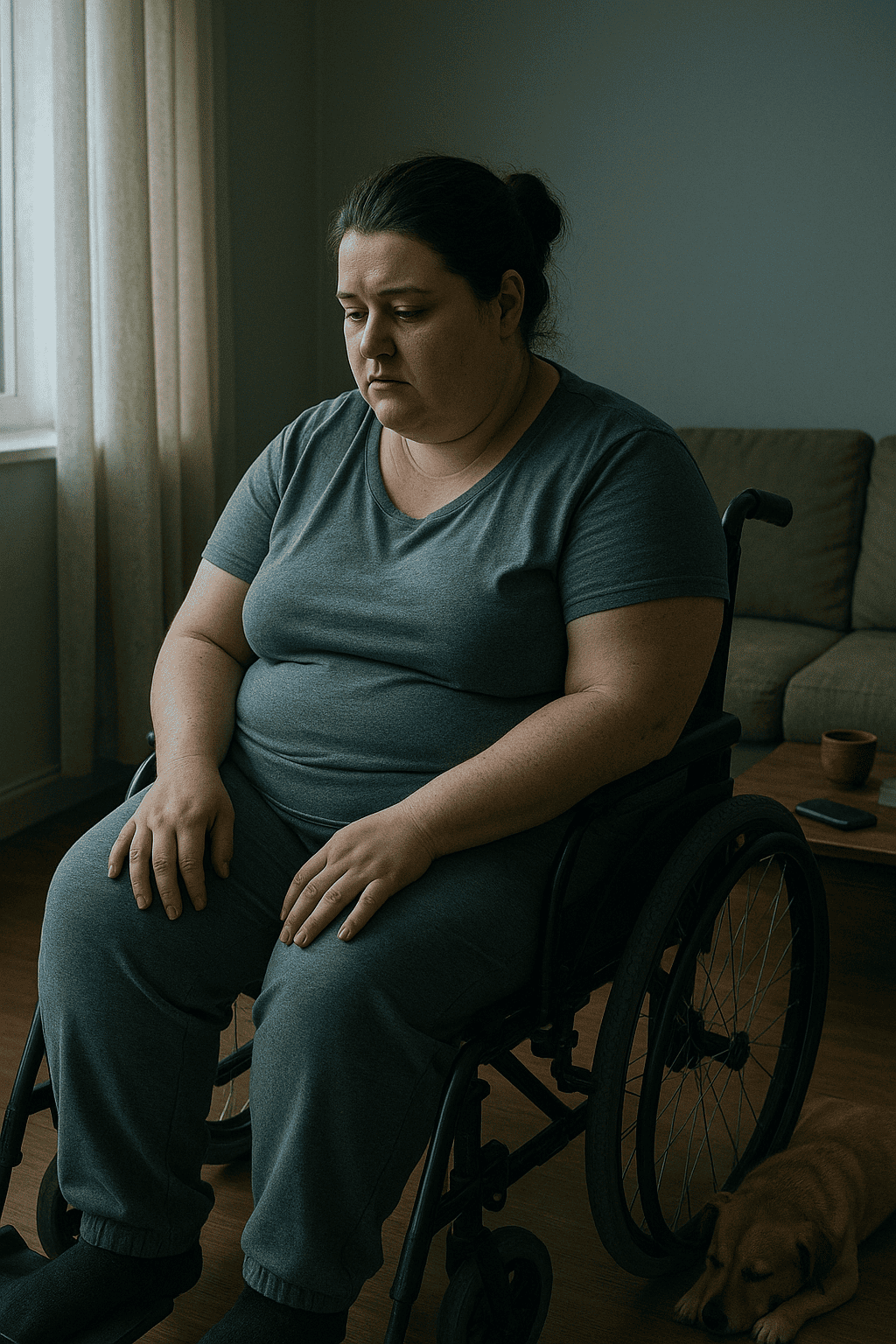
Exame físico e do estado mental
Exame físico geral:
- Sinais Vitais: Pressão arterial, frequência cardíaca, frequência respiratória e temperatura corporal dentro dos parâmetros de normalidade.
- Aparelho Cardiovascular: Bulhas rítmicas e normofonéticas, sem sopros audíveis.
- Aparelho Respiratório: Tórax simétrico, com murmúrio vesicular presente bilateralmente, sem ruídos adventícios.
- Abdomen: Plano, flácido, indolor à palpação, com ruídos hidroaéreos presentes.
O exame físico segmentar evidencia limitações funcionais significativas, como dificuldade de deambulação e de se manter em sedestação prolongada, em decorrência da hemipelvectomia interna. Não há outros achados relevantes além daqueles relacionados à sua condição oncológica e ao quadro de dor crônica.
Exame do Estado Mental:
Atenção: A atenção está reduzida, com a paciente apresentando dificuldade em manter o foco durante a entrevista, demonstrando lentidão para responder e necessidade de repetição das perguntas.
Sensopercepção: Não foram detectadas alterações sensoperceptivas, como alucinações auditivas, visuais ou táteis.
Memória: Preservada. A paciente consegue evocar eventos recentes e remotos de sua vida com detalhes.
Orientação: Preservada autopsiquicamente (em relação a si mesma) e alopsiquicamente (em relação ao tempo e espaço).
Consciência: Límpida. A paciente está lúcida, acordada e com plena percepção de si mesma e do ambiente.
Pensamento:
- Curso: Lentificado, com bradipsiquia, e discurso monótono.
- Conteúdo: Prevalece o tema de desesperança, desamparo e desvalorização da vida. A paciente verbaliza ideação suicida ativa, com um histórico recente de tentativa por overdose, mas nega planos imediatos.
Linguagem: O discurso é lento, de volume baixo e com pausas prolongadas. A articulação e o vocabulário estão preservados.
Inteligência: O nível de inteligência se demonstra compatível com seu grau de escolaridade e histórico profissional, não foi testado formalmente.
Afeto:
- Humor: Relatado como “tristeza profunda e vazio existencial”.
- Afeto: Restrito e com pouca modulação, incongruente com o conteúdo da fala em alguns momentos.
Conduta: Ritmo psicomotor lentificado (bradipsiquismo). O contato visual é difícil e o comportamento geral é apático e introspectivo.
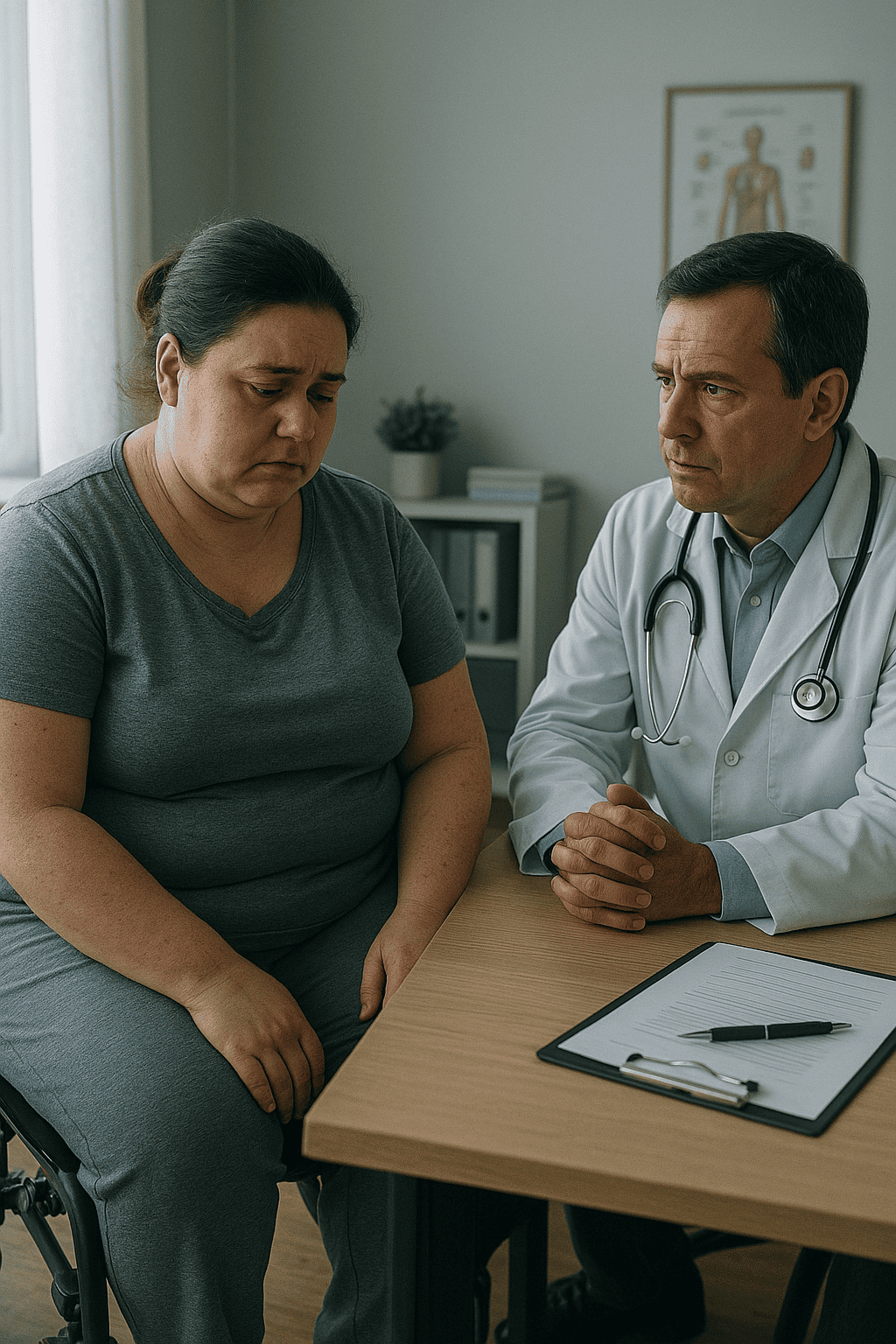
Lista de problemas:
- P1 – Depressão Maior
- P2 – Ideação Suicida Ativa
- P3 – Osteocondroma com Metástases
- P4 – Limitações Físicas
- P5 – Dor Crônica
Tratamento
Proposta Terapêutica Inicial
Diante do quadro de refratariedade e da tentativa de autoextermínio, foi adotada uma estratégia terapêutica intensiva e multidisciplinar, combinando farmacologia de ponta com suporte psicossocial contínuo. A abordagem visava não apenas o controle sintomático, mas também a ressignificação da experiência de vida e o alívio do sofrimento existencial.
A equipe era composta por profissionais de Cuidados Paliativos, Psiquiatria, Psicologia Hospitalar e Equipe de Dor, que atuaram de forma coordenada. O pilar central do tratamento foi a Terapia Assistida por Cetamina (PAC), um protocolo inovador para pacientes com depressão resistente, especialmente em contextos de doenças terminais.
Abordagem Farmacológica: Protocolo de Terapia Assistida por Cetamina
O tratamento medicamentoso consistiu em uma intervenção com cetamina, administrada em um ambiente controlado e terapêutico (o setting), conforme um protocolo de doses crescente. O objetivo era induzir um estado de consciência alterado que pudesse facilitar a introspecção e o trabalho psicoterapêutico.
- Sessão de Preparação: Antes da primeira infusão, a paciente passou por uma sessão de preparação com o terapeuta. O foco foi em estabelecer um vínculo de confiança, explorar memórias e figuras de afeto (viagens, o cachorro), e discutir as expectativas e o potencial terapêutico da experiência.
- Primeira Sessão de Infusão:
- Medicação: Cetamina, via intravenosa (IV).
- Posologia: 0,5 mg/kg, infundida ao longo de 40 minutos.
- Experiência: A paciente permaneceu em um estado meditativo e introspectivo, sem movimentos ou verbalizações significativas. A infusão transcorreu sem intercorrências.
- Sessão de Integração: Após a primeira infusão, foram realizadas sessões de psicoterapia para integrar a experiência. A paciente relatou uma dissociação do corpo, com sensações de “viagem” por diferentes lugares e a percepção de sua própria insignificância diante da “grandeza do cosmos”. Embora tenha sentido a presença da morte, não teve medo.
- Segunda Sessão de Infusão:
- Intervalo: Cinco dias após a primeira sessão.
- Droga: Cetamina, via intravenosa (IV).
- Posologia: A dose foi escalonada para 0,75 mg/kg, infundida em 40 minutos, com o objetivo de aprofundar a experiência.
- Experiência: Diferentemente da primeira vez, a paciente verbalizou intensamente, expressando surpresa (“que doideira é isso tudo”) e medo no início. A experiência culminou em uma catarse emocional, onde ela repetiu a frase “Deus é amor” e declarou seu amor pela mãe, chorando pela primeira vez em muito tempo.
- Ajuste Terapêutico e Reintegração:
- Neste momento, a equipe sentiu a oportunidade de quebrar o protocolo e convidar a mãe da paciente para a sala, facilitando uma reconexão afetiva imediata.
- As sessões de integração subsequentes focaram no significado dessa experiência: a paciente ressignificou a dor e as limitações físicas, reconhecendo a capacidade de seu corpo para “amar e respirar”. Ela passou a valorizar a “parte boa” de seu corpo e a planejar um futuro possível, como uma viagem de carro.
Abordagem Não-Farmacológica
- Psicologia Hospitalar: As sessões de preparação e integração foram cruciais para o sucesso da terapia. O terapeuta atuou como um guia, ajudando a paciente a processar as emoções e os insights obtidos durante as infusões.
- Cuidados Paliativos: A equipe continuou o manejo da dor crônica e do sofrimento existencial, proporcionando um ambiente de acolhimento e validação de suas emoções e medos.
Seguimento
O seguimento da paciente demonstrou uma evolução clínica favorável. Após a alta hospitalar, a remissão da ideação suicida e a melhora notável dos sintomas depressivos foram mantidas. Ela segue em acompanhamento regular com a equipe médica para monitoramento contínuo de seu bem-estar físico e emocional.

Conclusão
Este caso clínico ilustra a complexidade da abordagem a pacientes oncológicos com sofrimento psíquico grave e refratário, como depressão e ideação suicida. O sucesso do tratamento não se limitou à gestão da doença física, mas focou na totalidade da paciente, abordando suas dores físicas, emocionais, sociais e existenciais.
O caso demonstra o potencial da Terapia Assistida por Cetamina (PAC) como uma intervenção promissora em cuidados paliativos. Embora a cetamina seja um anestésico dissociativo, suas propriedades psicodélicas, induzidas em doses subanestésicas, permitiram uma reestruturação cognitiva e emocional profunda.
A experiência catártica da paciente, facilitada pela medicação e mediada pela psicoterapia de preparo e integração, possibilitou uma ressignificação do corpo e dos vínculos afetivos. Esses insights terapêuticos foram essenciais para a remissão da ideação suicida e a restauração da esperança e da vontade de viver.
A abordagem multidisciplinar — com a sinergia entre Cuidados Paliativos, Psiquiatria, Psicologia e Equipe de Dor — foi fundamental para o desfecho positivo. Este caso reforça a necessidade de um cuidado ampliado e a abertura para terapias inovadoras no tratamento de pacientes com doenças graves e incuráveis, mostrando que é possível restaurar a dignidade e a qualidade de vida, mesmo quando a cura não é mais uma opção.
As informações pessoais contidas neste caso clínico foram modificadas para preservar a identidade e a imagem do paciente, mantendo, no entanto, a veracidade e a integridade dos dados clínicos. Este é um relato baseado em um caso real, fundamentado na documentação médica e nas observações clínicas realizadas durante o acompanhamento do paciente. A finalidade é compartilhar o tratamento e as estratégias adotadas em um cenário clínico de relevância, respeitando sempre a confidencialidade e a ética médica.
ELEVE SUA PRÁTICA CLÍNICA A UM NOVO PATAMAR

Após aprender sobre aplicação prática do uso da Cetamina no manejo da Depressão Maior associada a Ideação Suicida, convidamos você para dar o próximo passo em sua jornada profissional com o WeCann Summit 2025 – o mais importante evento internacional dedicado à medicina endocanabinoide e inovações terapêuticas na saúde.
O WeCann Summit 2025, que acontecerá nos dias 23, 24 e 25 de outubro no Royal Palm Hall, em Campinas, representa uma oportunidade única para aprofundar seu conhecimento sobre o sistema endocanabinoide, suas aplicações clínicas em diversas condições, e novas e promissoras fronteiras da Medicina, como sistemas de suporte à decisão clínica baseados em Inteligência Artificial, psicodélicos e muito mais…
Este evento reúne experts de quatro continentes, oferecendo:
- Conteúdo técnico altamente qualificado;
- Protocolos práticos para implementação imediata em seu consultório;
- Rede de contatos com especialistas e colegas de +50 especialidades e áreas de atuação.
O WeCann Summit 2025 é mais do que um congresso médico: é o ponto de encontro entre ciência, inovação e prática médica de excelência.
Seu passaporte para novas fronteiras da Medicina está disponível apertando no botão abaixo:
